زخم پای دیابتی
زخم پای دیابتی یکی از مشکلات شایع در میان بیماران مبتلا به دیابت است که میتواند منجر به عوارض جدی از جمله عفونتهای شدید، قانقاریا و حتی قطع عضو شود. این زخمها معمولا به دلیل گردش خون ضعیف، آسیبهای عصبی و سطح قند خون بالا ایجاد میشوند. بسیاری از بیماران در مراحل اولیه از وجود زخم آگاه نیستند، زیرا ممکن است علائمی مانند درد را احساس نکنند. در این مقاله کلینیک زخم البرز میخواهیم به بررسی علائم زخم پای دیابتی، علل ایجاد آن و روشهای درمان زخم دیابتی بپردازیم تا با آگاهی از این مشکل بتوانید به پیشگیری از عوارض زخم دیابتی در بیماران کمک کنید.
زخم پای دیابتی چیست؟
زخم پای دیابتی یا Diabetic Foot Ulcer و به اختصار DFU یک زخم باز یا جراحتی است که در بیماران مبتلا به دیابت، معمولا در کف پا یا نواحی پر فشار پا ایجاد میشود. این زخمها در اثر ترکیبی از عوامل ایجاد میشوند که مهمترین آنها شامل آسیب عصبی یا نوروپاتی، اختلال در گردش خون یا ایسکمی و سطح بالای قند خون است. عدم آگاهی بیماران از وجود این زخمها به دلیل کاهش حس پا باعث میشود که درمان آنها به تعویق بیفتد و عوارض جدی تری ایجاد شود. به همین دلیل لازم است در صورت مشاهده زخمهای هر چند کوچک در ناحیه پا سریعا به کلینیک زخم مراجعه کنید تا از بروز مشکلات جدی تر پیشگیری کنید.
دلایل ایجاد زخم پای دیابتی
- یکی از مهمترین علل زخم پای دیابتی، نوروپاتی یا آسیب عصبی ناشی از دیابت است. در این حالت، اعصاب حسی پا دچار آسیب شده و بیمار ممکن است درد، گرما یا فشار را احساس نکند. به همین دلیل، حتی زخمهای کوچک نیز بدون توجه باقی میمانند و به مرور زمان تشدید میشوند.
- دیابت میتواند باعث تنگ شدن عروق خونی و کاهش جریان خون در پاها شود. این کاهش جریان خون، روند بهبود زخمها را کند کرده و خطر عفونت را افزایش میدهد.
- سطح بالای قند خون باعث تضعیف سیستم ایمنی، کاهش عملکرد گلبولهای سفید و کاهش توانایی بدن در مقابله با عفونتها میشود. در نتیجه زخمهای دیابتی دیرتر بهبود مییابند و مستعد عفونت هستند.
- استفاده از کفشهای نامناسب یا وجود بدشکلی های پا مانند انگشت چکشی یا برجستگی های استخوانی میتواند باعث ایجاد فشار بیش از حد روی پا و ایجاد زخم در نواحی پر فشار شود.
- بیماران دیابتی مستعد عفونت های پوستی هستند که میتوانند زمینه ساز ایجاد زخم شوند.
- کوتاه نکردن صحیح ناخن ها، عدم بررسی روزانه پاها و رعایت نکردن بهداشت شخصی میتواند احتمال ایجاد زخم را افزایش دهد.
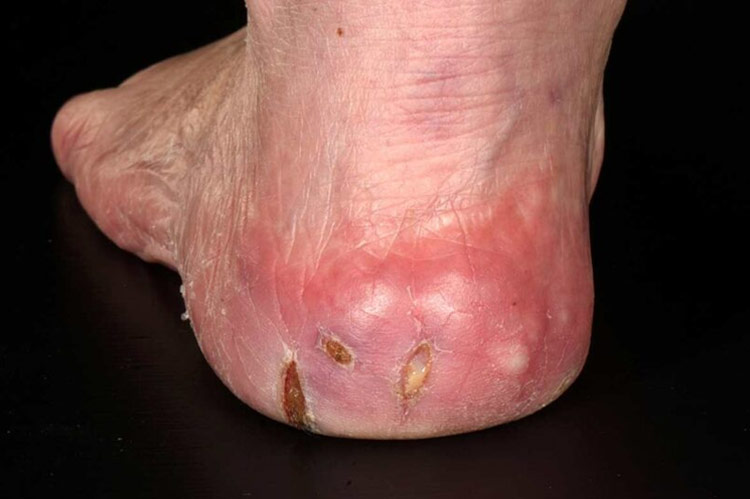
چرا زخم پای دیابتی خطرناک است؟
زخمهای دیابتی در صورت عدم درمان به موقع میتوانند پیشرفت کرده و منجر به عفونت های شدید، قانقاریا و حتی قطع عضو شوند. از آنجایی که بیماران دیابتی معمولا در ناحیه پا احساس درد ندارند، ممکن است متوجه زخم نشده و زمانی اقدام به درمان کنند که وضعیت زخم بسیار وخیم شده است. همچنین کاهش جریان خون در پاها باعث میشود که این زخمها به سختی بهبود یابند و به درمانهای طولانی مدت نیاز داشته باشند.
انواع زخمهای پای دیابتی
زخمهای پای دیابتی بر اساس علت، شدت و محل ایجاد طبقه بندی میشوند. انواع رایج آن عبارتند از:
- زخم های نوروپاتیک:
این نوع زخمها ناشی از آسیب عصبی هستند و معمولا بدون درد میباشند. اغلب در قسمتهایی از پا که تحت فشار هستند، مانند کف پا یا زیر انگشتان ایجاد میشوند. - زخم های ایسکمیک:
در اثر کاهش خونرسانی ایجاد میشوند و معمولاً دردناک هستند. این زخمها بیشتر در انگشتان پا و لبههای پا دیده میشوند و پوست اطراف آنها ممکن است رنگپریده یا براق باشد. - زخم های نورو-ایسکمیک:
ترکیبی از نوروپاتی و کاهش جریان خون است که درمان آن را دشوارتر میکند. - زخم های عفونی:
زخمهایی که به دلیل عفونت شدید چرک کرده و علائمی مانند قرمزی، تورم و بوی بد دارند.
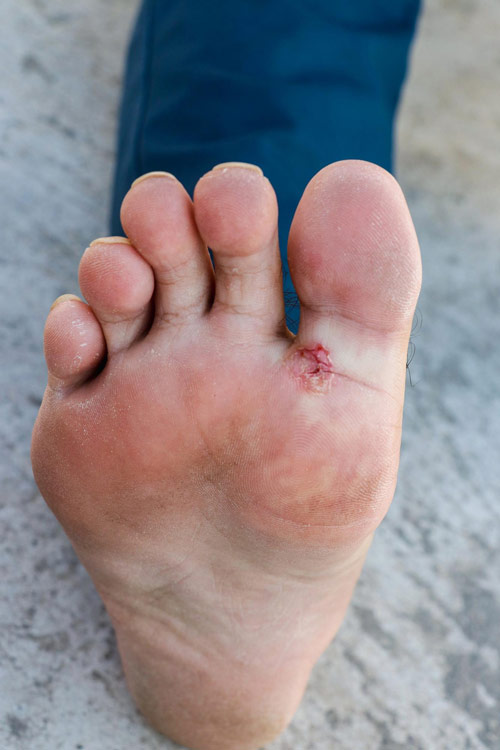
علائم و نشانههای زخمهای پای دیابتی
- زخم قابل مشاهده: یک زخم باز یا جراحت روی پا، اغلب با پینه یا پوست ضخیم شده در اطراف آن.
- ترشح: مایع یا چرک که از زخم خارج میشود.
- بوی بد: بوی ناخوشایند ممکن است نشاندهنده عفونت باشد.
- تورم و قرمزی: التهاب در اطراف زخم.
- درد یا بیحسی: درد ممکن است در زخمهای ایسکمیک وجود داشته باشد، در حالی که زخمهای نوروپاتیک اغلب به دلیل آسیب عصبی بدون درد هستند.
- تغییرات پوستی: پوست خشک، ترکخورده یا تغییر رنگ (قرمز، آبی یا سیاه) در اطراف زخم.
- تب: در موارد عفونت شدید، تب ممکن است رخ دهد.
عوارض زخمهای پای دیابتی
اگر به موقع درمان نشوند، زخمهای پای دیابتی میتوانند منجر به عوارض جدی شوند، از جمله:
1 . سلولیت: عفونت باکتریایی پوست و بافتهای نرم.
2 . استئومیلیت: عفونت استخوان که درمان آن دشوار است.
3 . قانقاریا: مرگ بافت به دلیل عدم جریان خون که اغلب نیاز به قطع عضو دارد.
4 . سپسیس: یک عفونت سیستمیک تهدیدکننده زندگی.
5 . قطع عضو: در موارد شدید ممکن است نیاز به قطع بخشی یا تمام پا یا ساق پا باشد.
6 . زخمهای مزمن غیرقابل بهبود: زخمهایی که علی رغم درمان بهبود نمییابند.
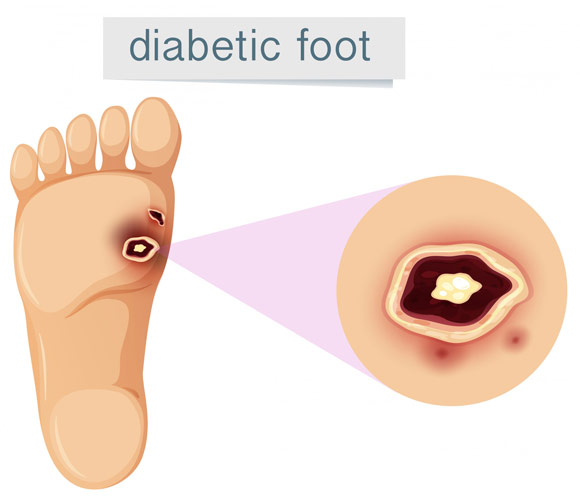
روش درمان زخمهای پای دیابتی
درمان زخم پای دیابتی یک فرایند چند مرحله ای است که باید تحت نظر پزشک متخصص انجام شود. این درمان شامل روشهای متعددی است که به کاهش التهاب، پیشگیری از عفونت و تسریع بهبود زخم کمک میکند:
-
دبریدمان زخم
این روش شامل حذف بافتهای مرده و عفونی از محل زخم است تا روند بهبودی تسریع شود. دبریدمان میتواند بهصورت مکانیکی، آنزیمی، جراحی یا با استفاده از لارو درمانی انجام شود.
2. کنترل عفونت
یکی از مهمترین اقدامات در درمان زخم دیابتی، کنترل و پیشگیری از عفونت است. پزشک ممکن است آنتی بیوتیک های موضعی یا خوراکی را برای جلوگیری از گسترش عفونت تجویز کند. پانسمانهای ضد میکروبی نیز میتوانند به کاهش باکتریها و جلوگیری از عفونت کمک کنند.
3. کاهش فشار روی پا
استفاده از کفشهای طبی، گچ های مخصوص و وسایل کمکی مانند آتل یا عصا برای کاهش فشار روی زخم ضروری است. این اقدامات به کاهش تحریک زخم و بهبود سریع تر آن کمک میکنند.
4. مدیریت قند خون
حفظ سطح قند خون در محدوده طبیعی یکی از مهمترین گامها در بهبود زخم دیابتی است. کنترل دقیق قند خون از طریق تغذیه مناسب، ورزش و مصرف منظم داروهای دیابت میتواند به روند بهبودی زخمها کمک کند.
5. درمان با فشار منفی زخم
روش با فشار منفی یا وکیوم تراپی شامل استفاده از یک دستگاه خلأ برای تخلیه ترشحات زخم و تحریک رشد بافت جدید است. این تکنیک میتواند به کاهش التهاب و تسریع فرآیند ترمیم کمک کند.
6. اکسیژن درمانی هیپرباریک
در روش اکسیژن درمانی یا اوزون تراپی بیمار در یک محفظه با اکسیژن تحت فشار بالا قرار میگیرد که به بهبود جریان خون، افزایش میزان اکسیژن در بافتها و تسریع بهبود زخم کمک میکند.
7. پانسمانهای ویژه
پانسمانهای مدرن مانند پانسمانهای هیدروژل، فوم و آلژینات به حفظ رطوبت زخم و جلوگیری از عفونت کمک میکنند. این پانسمانها محیط مناسبی برای بهبود زخم فراهم کرده و به کاهش درد و التهاب کمک میکنند.
8. بازسازی عروق
در مواردی که کاهش جریان خون باعث عدم بهبود زخم شده باشد، از روشهایی مانند آنژیوپلاستی و جراحی بای پس برای افزایش خونرسانی استفاده میشود.
9. درمان با فاکتورهای رشد
برای درمان زخم دیابتی یکی از روشها استفاده از فاکتورهای رشد مشتق از پلاکت همچون روش PRP برای تحریک رشد سلولی و ترمیم زخم میباشد.
10. پلاسما تراپی
استفاده از پلاسماتراپی یکی از روشهای خوب برای درمان زخم دیابت برای کاهش التهاب، کنترل عفونت و تسریع بازسازی بافتی است.
11. پیوند پوست
در موارد شدید که زخم عمیق است، ممکن است نیاز به مداخلات جراحی و پیوند پوست باشد تا روند بهبودی تسریع شود و از تشکیل زخمهای مزمن جلوگیری شود.
پیشگیری از زخمهای پای دیابتی
- بررسی منظم پاها برای بریدگی ها، تاول ها یا زخم ها.
- رعایت بهداشت پا و مرطوب نگهداشتن پوست.
- پوشیدن کفشهای مناسب و حمایتکننده.
- نظارت منظم و کنترل سطح قند خون.
- مراجعه منظم به متخصص پا برای مراقبت از پاها.
زخمهای پای دیابتی یک عارضه جدی ناشی از دیابت هستند که نیاز به درمان سریع و جامع دارند تا از عوارض شدید مانند عفونت، قانقاریا و قطع عضو جلوگیری شود. تشخیص زودهنگام، مراقبت مناسب از زخم و مدیریت موثر دیابت کلید کاهش خطر عوارض و بهبود کیفیت زندگی بیماران است.



دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.