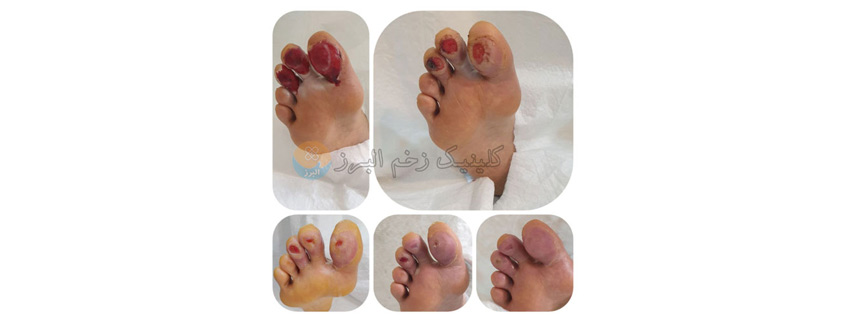
زخم بستر چیست و چگونه ایجاد میشود؟
زخم بستر که با نام زخم فشاری نیز شناخته میشود، نوعی آسیب پوستی و زیر پوستی است که به دلیل فشار طولانی مدت و مداوم روی یک ناحیه از بدن به وجود می آید. این فشار جریان خون را کاهش داده و باعث مرگ سلولی، التهاب، تاول و در موارد شدیدتر، آسیب به عضله یا استخوان میشود. معمولاً این زخمها در افرادی دیده میشود که تحرک ندارند و برای مدت طولانی در یک وضعیت باقی می مانند، مانند بیماران بستری، افراد ویلچری یا سالمندانی که نیاز به مراقبت های ویژه دارند. که در این مقاله کلینیک زخم کرج به بررسی این موضوع میپردازیم.
چه افرادی بیشتر در معرض زخم بستر قرار دارند؟
هر فردی که به دلایلی قادر به حرکت نیست، در معرض خطر زخم بستر قرار دارد. گروههای پرخطر عبارت اند از:
- افراد سالمند با تحرک محدود
- بیماران بستری طولانی مدت
- افراد ویلچری
- افراد با بیماری های عصبی یا عضلانی
- افرادی با سو تغذیه یا کم آبی بدن
- بیماران بی اختیار (ادرار یا مدفوع)
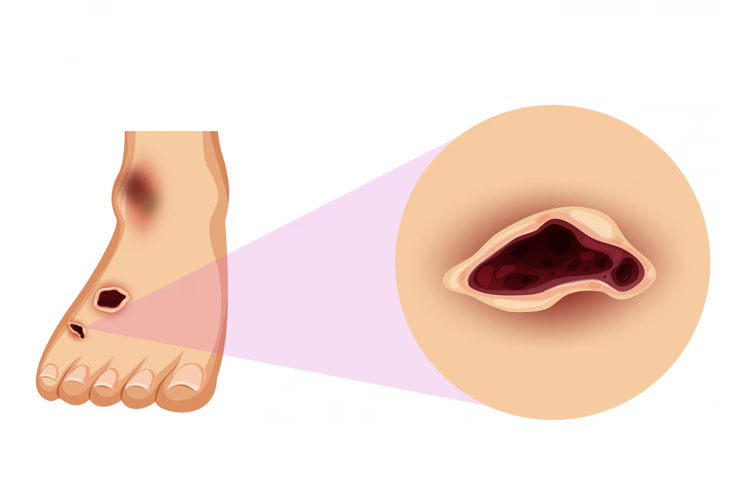
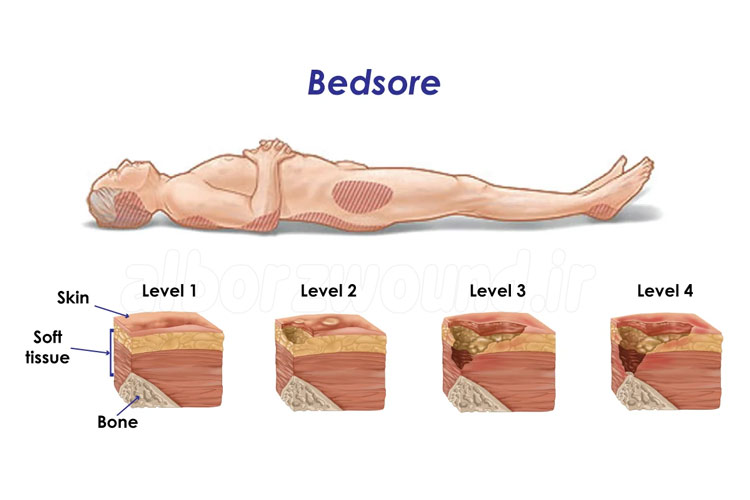
انواع زخم بستر از نظر مراحل و شدت آسیب
زخم بستر به طور معمول در چهار مرحله طبقه بندی میشود:
- مرحله ۱: قرمزی پوست بدون از بین رفتن بافت، که با فشار دادن سفید نمیشود.
- مرحله ۲: آسیب سطحی پوست یا تشکیل تاول که بخشی از ضخامت پوست از بین میرود.
- مرحله ۳: از بین رفتن کامل ضخامت پوست با قابل مشاهده بودن چربی زیر جلد.
- مرحله ۴: آسیب عمیق بافتی شامل عضله، تاندون یا استخوان.
مکانهای شایع بروز زخم بستر در بدن
زخمهای فشاری بیشتر در نواحی استخوانی و تحت فشار بدن ایجاد میشوند. شایع ترین نواحی عبارت اند از:
- دنبالچه و استخوان خاجی
- پاشنه پا
- نواحی لگن و باسن
- کتف ها و پشت شانه
- پشت سر، مخصوصاً در بیماران کما
- زانو و مچ پا
راههای پیشگیری از زخم بستر
۱. تغییر وضعیت منظم بدن
یکی از اصلی ترین و مؤثرترین راههای پیشگیری از زخم بستر، تغییر مداوم وضعیت بدن بیماران بستری یا ویلچری است. فشار مداوم در یک نقطه باعث قطع جریان خون شده و به مرور باعث آسیب به پوست و بافت زیرین آن میشود. تغییر وضعیت باعث بازگشت جریان خون به بافت ها شده و از شروع آسیب جلوگیری میکند.
برای بیماران بستری در تخت، توصیه میشود هر ۲ ساعت یکبار موقعیت بدن تغییر داده شود. این تغییر وضعیت میتواند شامل خوابیدن به پهلوی راست، چپ یا قرار گرفتن به حالت نیمه نشسته با زاویه ۳۰ درجه باشد. بیمارانی که روی ویلچر مینشینند نیز باید هر ۱۵ تا ۳۰ دقیقه یکبار وزن خود را تغییر دهند تا فشار متمرکز کاهش یابد.
استفاده از بالشت های نرم، فوم های مخصوص یا بالش های حلقه ای برای قرار دادن در نواحی پر فشار مانند پاشنه، دنبالچه یا پشت سر نیز میتواند به کاهش فشار کمک کند. آموزش پرستار یا مراقب برای انجام تغییر وضعیت به صورت صحیح و منظم از اهمیت بالایی برخوردار است.
۲. استفاده از سطوح حمایتی و تشک های ضد زخم بستر
تشک های طبی مخصوص بیماران بستری نقش کلیدی در پیشگیری از زخم بستر دارند. تشک های استاندارد معمولاً سطح سفتی دارند که فشار را مستقیماً به پوست و بافت وارد میکنند، در حالی که تشکهای طبی با طراحی خاص، فشار را به صورت یکنواخت توزیع میکنند.
تشک های بادی با فشار متناوب (Alternating Pressure) یکی از بهترین گزینه ها برای بیماران در معرض زخم بستر هستند. این تشک ها با ایجاد تغییر دوره ای در سطح تماس، از تجمع فشار در یک نقطه جلوگیری میکنند. تشک های فومی یا ژلی نیز گزینه های مناسبی برای مراقبت خانگی یا بیمارستانی هستند.
علاوه بر تشک، استفاده از روکش های ژله ای، پدهای سیلیکونی، یا فوم های تخم مرغی برای صندلی ویلچر یا تخت بیمار نیز توصیه میشود. این سطوح حمایتی به کاهش اصطکاک، رطوبت و فشار کمک کرده و محیط امن تری برای پوست ایجاد میکنند.
۳. مراقبت روزانه از پوست
پوست اولین سد دفاعی بدن در برابر آسیب های خارجی است و در بیماران بستری یا ویلچری، بسیار آسیب پذیر تر میشود. مراقبت منظم و علمی از پوست نقش تعیین کننده ای در جلوگیری از بروز زخمهای فشاری دارد. اولین قدم در این مراقبت، بررسی روزانه تمامی نواحی پر فشار بدن است.
شستشوی روزانه پوست با شوینده های ملایم، بدون عطر و ضد حساسیت، کمک میکند تا پوست تمیز و بدون تحریک باقی بماند. استفاده از آب ولرم و خشک کردن با حوله نرم توصیه میشود. پس از شستشو، باید رطوبت پوست تنظیم شود: برای پوست خشک از مرطوب کننده های ملایم استفاده شده و در موارد بی اختیاری ادرار یا مدفوع، باید از کرمهای سد کننده استفاده کرد.
توجه به دمای محیط، تعویض سریع ملحفه های مرطوب یا کثیف و تهویه مناسب فضای خواب از دیگر اصول مراقبتی پوست است. همچنین، از استفاده از پودر تالک، الکل، یا آب اکسیژنه روی پوست سالم باید پرهیز شود، چرا که باعث خشک شدن یا تحریک بیشتر پوست میگردد.
تغذیه مناسب؛ ستون اساسی در پیشگیری از زخم بستر
بدن انسان برای ترمیم بافت ها، حفظ یکپارچگی پوست و مقاومت در برابر فشارهای مکانیکی، نیاز به تغذیه ای غنی از پروتئین ها، ویتامین ها و مواد معدنی دارد. کمبود این عناصر حیاتی باعث کاهش توانایی پوست در مقابله با آسیب ها میشود و سرعت ترمیم زخم را به شدت کاهش میدهد. بیماران بستری، به ویژه سالمندان یا افراد دچار ناتوانی حرکتی، معمولاً در معرض سوء تغذیه قرار دارند؛ وضعیتی که احتمال بروز زخم بستر را افزایش میدهد. بنابراین نقش تغذیه در زخم بستر و پیشگیری از آن را جدی بگیرید.
پروتئین، مهمترین عنصر در بازسازی بافت است. یک رژیم غذایی پرپروتئین به تقویت ساختار پوست کمک کرده و روند ترمیم سلول ها را تسریع میبخشد. در بیماران در معرض زخم بستر، مصرف منابع پروتئینی با کیفیت مانند گوشت سفید، تخم مرغ، لبنیات و حبوبات توصیه میشود. همچنین در صورت نیاز، از مکملهای پروتئینی مخصوص بیماران بستری میتوان بهره برد.
ویتامین C و روی (زینک) نیز نقش حیاتی در پیشگیری از زخم بستر دارند. ویتامین C با خاصیت آنتی اکسیدانی و تحریک ساخت کلاژن، به استحکام پوست کمک میکند و روی نیز در بازسازی سلولی و عملکرد ایمنی مؤثر است. کمبود این دو عنصر در بیماران مزمن میتواند منجر به ناتوانی بدن در مقابله با زخمها شود. در نتیجه، مکملهای غذایی حاوی این ریزمغذی ها به ویژه در بیماران در معرض خطر بسیار مفید خواهند بود.
آب کافی نیز یکی از عناصر فراموش شده در مراقبت های پیشگیرانه است. پوست دهیدراته شده سریع تر آسیب میبیند و خاصیت ارتجاعی کمتری دارد. نوشیدن ۸ تا ۱۰ لیوان آب در روز به حفظ رطوبت طبیعی پوست و کمک به عملکرد سلولی کمک میکند. در بیمارانی که قادر به نوشیدن آب نیستند، تامین مایعات از طریق سرم یا رژیم غذایی آبدار باید مد نظر قرار گیرد.
همچنین مشاوره با کارشناس تغذیه یا پزشک معالج برای طراحی رژیم اختصاصی بر اساس شرایط بیمار، سن، بیماری زمینه ای و داروهای مصرفی ضروری است. گاهی اوقات، مکمل های ویتامینه یا نوشیدنی های دارویی میتوانند به بهبود وضعیت تغذیه ای بیمار کمک چشمگیری کنند و شانس پیشگیری از زخم را به میزان قابل توجهی افزایش دهند.
پمادهای مؤثر در پیشگیری از زخم بستر
در کنار مراقبت های مکانیکی و تغذیه ای، استفاده از پمادها و کرمهای محافظ یکی از ارکان اصلی در پیشگیری از زخم بستر است. این محصولات با ایجاد لایه ای محافظ بر روی پوست، از اصطکاک، رطوبت اضافی و عوامل محرک جلوگیری کرده و به حفظ سلامت پوست کمک میکنند. انتخاب صحیح پماد متناسب با نوع پوست و وضعیت بیمار، میتواند نقش چشمگیری در پیشگیری داشته باشد و از هزینه های گزاف درمان زخم بستر نیز پیشگیری میکند.
پمادهای حاوی اکسید روی از پر کاربردترین گزینه ها در مراقبت از پوست سالم هستند. این پمادها خاصیت ضد التهابی، ضد عفونی کننده و محافظ دارند و با تشکیل لایه ای مقاوم در برابر رطوبت، از پوست در برابر تماس با ادرار یا تعریق محافظت میکنند. استفاده منظم از این پمادها در بیماران بیاختیار، بهویژه در نواحی در معرض تماس طولانیمدت با رطوبت، بسیار مؤثر است.
کرمهای دیمتیکون نیز گزینه مناسبی برای پوست های حساس یا خشک محسوب میشوند. این کرمها بدون ایجاد چربی اضافی، سطح پوست را نرم کرده و از خشکی یا ترک خوردگی جلوگیری میکنند. برخلاف وازلین که ممکن است منافذ پوست را ببندد، دیمتیکون جذب خوبی دارد و برای استفاده روزمره در نواحی مستعد مناسب است.
در مواردی که پوست در آستانه آسیب قرار دارد، پمادهای پیشرفته مانند فیلمهای محافظ کاویلون یا کرمهای حاوی ترکیبات آنتی باکتریال و ترمیم کننده (مثل کالموسپتین) توصیه میشوند. این محصولات نهتنها خاصیت محافظتی دارند، بلکه در ترمیم زخمهای سطحی نیز مؤثر عمل میکنند. توجه داشته باشید که این پمادها باید تنها با مشورت پزشک یا پرستار استفاده شوند تا از بروز عوارض احتمالی جلوگیری گردد.
نکته مهم این است که برخی مواد نظیر محصولات الکلی، پودر تالک یا آب اکسیژنه نباید روی پوست سالم استفاده شوند، زیرا باعث تحریک، خشکی یا آسیبهای ثانویه میشوند. همیشه باید از محصولات تایید شده توسط مراجع علمی و مناسب با شرایط فیزیکی بیمار استفاده شود تا بیشترین اثربخشی حاصل شود.
علائم هشداردهنده برای زخم بستر؛ چه زمانی باید فوراً اقدام کرد؟
یکی از بزرگترین خطرات زخم بستر، شروع خاموش و پنهان آن است. بسیاری از بیماران یا مراقبان، مراحل اولیه را نادیده میگیرند و زمانی متوجه مشکل میشوند که زخم وارد مراحل پیشرفته شده و نیاز به درمان های پیچیده دارد. بنابراین شناسایی سریع علائم هشداردهنده اهمیت حیاتی دارد.
تغییر رنگ پوست در نواحی فشار، اولین نشانه جدی است. اگر پوست به رنگ قرمز، بنفش، آبی یا سیاه تغییر پیدا کرد و این تغییر با فشار دادن انگشت از بین نرفت، احتمال آغاز زخم فشاری وجود دارد. این مرحله اغلب بدون درد است، اما نادیده گرفتن آن میتواند زمینه ساز پیشرفت زخم شود. در این مرحله، مداخله فوری و مراقبت مناسب میتواند از آسیب بیشتر جلوگیری کند.
ترشح چرک، بوی بد پوست یا افزایش دمای موضعی از دیگر علائم هشدار دهنده اند. این موارد نشان دهنده وجود عفونت بافتی هستند که در صورت بی توجهی میتواند به عفونت سیستمیک (سپسیس) منجر شود. اگر بیمار تب دارد یا علائم عمومی بیماری در کنار زخم مشاهده میشود، مراجعه فوری به پزشک یا کلینیک تخصصی ضروری است.
در نهایت، اگر زخم به گونه ای پیشرفت کرده که عضله، چربی یا حتی استخوان قابل مشاهده باشد، زخم وارد مراحل سوم یا چهارم شده و یک وضعیت اورژانسی بهشمار میرود. در این شرایط، خوددرمانی ممنوع است و درمان باید در مراکز تخصصی مانند کلینیک زخم البرز انجام گیرد. مداخلات تخصصی مانند دبریدمان، پانسمان مدرن یا درمان آنتیبیوتیکی ممکن است ضروری باشد.
شناسایی به موقع این نشانه ها و اقدام فوری، کلید جلوگیری از عوارض شدید و هزینه های درمانی بالاست. مراقبان باید روزانه پوست بیماران را بررسی کرده و در صورت مشاهده هر یک از علائم هشدار، اقدامات لازم را انجام دهند.